Funktionel lidelse hos børn og unge
Et barn med generende mavesmerter kender vi nok alle fra vores konsultation. Men har du tænkt på, at det kan være en funktionel lidelse? Og vidste du, at funktionel lidelse skønnes at være lige så udbredt hos børn som hos voksne?
Af: Karen Kallesøe og Charlotte Ulrikka Rask
En funktionel lidelse er en sygdom, hvor man er belastet af fysiske gener i en grad, der gør det svært at fungere i dagligdagen. Symptomerne kan ikke forklares ved en anden veldefineret somatisk eller psykiatrisk sygdom, men de er i sig selv blevet til sygdom. Man kan forstå funktionel lidelse som en tilstand, hvor hjernen og kroppen er overbelastet, og samspillet ikke længere fungerer normalt. Hvis du vil vide mere om den kliniske definition og diagnosen, henvises til den første artikel i serien: Funktionel lidelse – en ny diagnose, udgivet af Månedsskriftet i april 2021.
Du kan også finde information til patienter og fagfolk om funktionel lidelse på www.funktionellelidelser.dk og på www.dasefu.dk.
Indledning
Mange børn og unge oplever forbigående funktionelle symptomer, men præcis hvor mange der udvikler en egentlig funktionel lidelse, vides ikke. Danske og internationale studier peger på, at cirka 4-10 % af børn og unge har tilbagevendende og generende symptomer, som er potentielt behandlingskrævende (1, 2). Det ser desuden ud til, at forekomsten er stigende hos børn og unge (3). Der findes ingen samlede danske tal for, hvor mange børn og unge med funktionel lidelse, der ses i hospitalsregi, men udenlandske studier peger på, at cirka en tiendedel af kontakterne i børne- og ungeregi, både ambulante og indlæggelser, udgøres af børn og unge med en funktionel lidelse.
Forklaringsmodellen for, hvordan den funktionelle lidelse opstår og vedligeholdes, er i hovedtræk den samme som ved voksne som beskrevet i artikel 2 og 3 i denne artikelserie. Ved børn og unge skal sygdomsbilledet imidlertid ses i et udviklingsperspektiv, og desuden spiller familien og netværket omkring dem en særlig rolle. Denne artikel har derfor fokus på disse særlige faktorers betydning for forståelsen af funktionelle lidelser hos børn og unge, samt hvordan de inddrages i den diagnostiske og behandlingsmæssige tilgang.
Udviklingsperspektiv
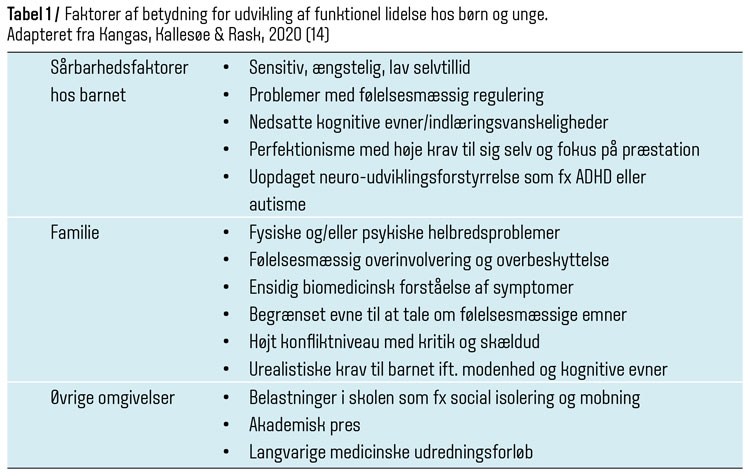
Der anvendes de samme diagnoser for funktionel lidelse til børn og unge som til voksne (4) https://www.maanedsskriftet.dk/temasaertryk/funktionel-lidelse-artikler/12688, men det typiske symptombillede ved børn og unge er, at de har færre og mere afgrænsede symptomer sammenlignet med voksne. Derfor kan den generelle forståelse fra voksne, hvor man for det meste er rask, hvis man ikke har multiple symptomer, ikke overføres til børn og unge. De yngste børn har som regel et eller to symptomer, ofte smerteklager, mens de unge kan have symptomer fra flere steder i kroppen. Diagnosemæssigt betyder det, at børn og unge sjældent opfylder kriterierne for multiorgan-funktionel lidelse, men snarere enkeltorgan- eller enkeltsymptom-funktionel lidelse, hvor de kan være lige så funktionshæmmede af de enkelte symptomer. De mest almindelige symptomer er træthed, hovedpine, mave-, muskel- og ledsmerter. Omkring 30 % af børn og unge med funktionel lidelse har komorbiditet med angst eller depression. Enkelte studier tyder desuden på, at der er en sammenhæng mellem udviklingen af en funktionel lidelse hos børn og unge og neuro-udviklingsforstyrrelser som autisme og ADHD samt indlæringsmæssige vanskeligheder som ordblindhed (5-7). Nogle børn kan gå længe med uopdagede grundlæggende vanskeligheder, og derfor er det et vigtigt opmærksomhedspunkt at afdække mulige grundlæggende vanskeligheder, når man ser et barn eller en ung med funktionelle symptomer i almen praksis.

Tegning / Erik Petri Johansen
Konsekvenser
Selv om børn og unge har færre symptomer, så har en funktionel lidelse ofte store konsekvenser for det enkelte barn, familien og samfundet generelt. Mange børn har højt skolefravær, stopper med fritidsaktiviteter og trækker sig fra socialt samvær med venner. Der er desuden en betydelig risiko for, at lidelsen fortsætter ind i voksenlivet, hvilket kan påvirke uddannelsesniveau og samtidig øge risikoen for udvikling af yderligere psykiatrisk komorbiditet (8). Den funktionelle lidelse er desuden ofte en stor belastning for hele familien både følelsesmæssigt og økonomisk. Forældrene er ofte bekymrede for deres barns helbred, og de har højere fravær fra arbejde, mens der også kan ses mistrivsel hos søskende (9).
Studier har samtidig vist, at børn og unge med funktionel lidelse er dyre for samfundet (10), både på grund af mange kontakter til sundhedsvæsenet med dyre undersøgelser og på grund af bredere samfundsmæssige omkostninger som forældres fravær fra arbejde og på sigt lavere uddannelsesniveau hos børnene. Det er derfor vigtigt at opdage den funktionelle lidelse i tide, da mange børn og unge kan blive raske, hvis de får den rette hjælp.
Familiens rolle
Familiemønstre i samspil med sårbarhedsfaktorer hos barnet
Funktionel lidelse ses med ophobning i familier, og familien har ofte en central rolle både i forhold til udvikling og vedligeholdelse af den funktionelle lidelse hos barnet eller den unge (11-13). Der er formentlig tale om et samspil mellem genetik og forskellige belastninger, som øger barnets kropslige stressreaktion over tid. For alle børn og unge med en funktionel lidelse er det derfor vigtigt at afdække mulige belastninger i barnets nærmiljø, dvs. typisk familie, skoleliv og venneforhold, men også hvordan den funktionelle lidelse hos barnet påvirker den øvrige familie. Der kan være tale om belastede familier med dårlige socioøkonomiske forhold, højt konfliktniveau, skilsmisse, flere dødsfald eller alvorlige fysiske eller psykiske sygdomme hos forældre eller andre nære familiemedlemmer. I sjældne tilfælde kan der være egentlige fysiske eller psykiske overgreb på barnet. Der kan imidlertid også være tale om familier, som fremstår velfungerende, men hvor forældrene er overbeskyttende, overinvolverende eller måske stiller højere krav til barnet, end det kan honorere. Begge familiemønstre kan formentlig i kombination med sårbarhedsfaktorer hos barnet som ængstelighed, dårlig følelsesregulering eller nedsatte kognitive evner føre til, at barnets stressfølsomhed øges med flere og flere kropslige reaktioner ved selv mindre belastninger (se tabel 1).
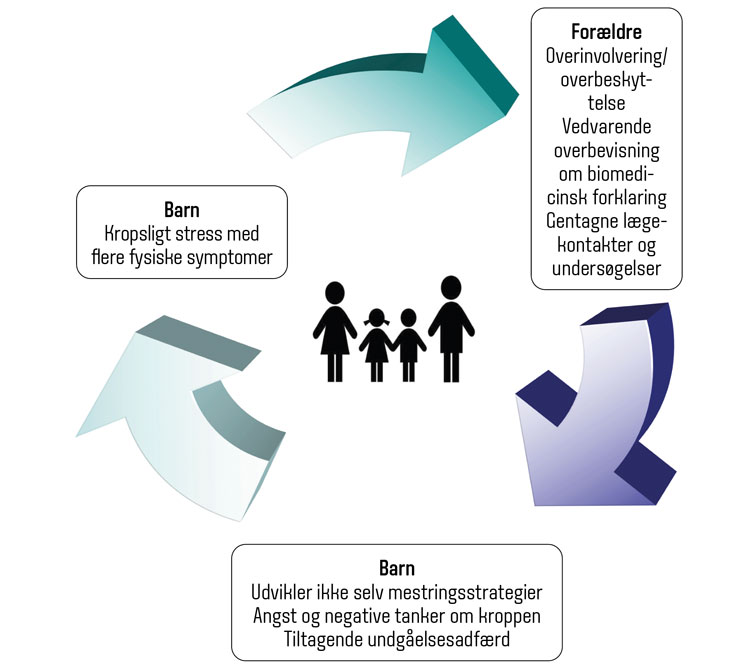
Figur 1 / Den vedligeholdende spiral med uhensigtsmæssig sygdomsforståelse og sygdomsadfærd i familien.
Betydning af familiens sygdomsopfattelse og sygdomsadfærd
Et særligt fokus i udredningen og behandlingen af en funktionel lidelse hos børn og unge er uhensigtsmæssig sygdomsopfattelse eller -adfærd hos forældrene, som barnet selv kan indlære over tid. Hvis forældrene reagerer med overinvolvering og overbeskyttelse på barnets symptomer, øger det risikoen for, at barnet ikke lærer at mestre almindelige kropslige sensationer og symptomer og dermed for, at han/hun udvikler en funktionel lidelse (15).
Dette kan være i form af overdreven opmærksomhed rettet mod barnets helt almindelige fysiske symptomer eller hyppige lægebesøg pga. vedvarende overbevisning om en biomedicinsk forklaring på symptomerne − selv efter adskillige negative undersøgelser.
Herudover kan uhensigtsmæssig sygdomsadfærd, hvor barnet af forældrene og det øvrige netværk støttes i inaktivitet og skolefravær, virke vedligeholdende på den funktionelle lidelse. Samtidig kan barnets egen måde at reagere på også påvirke, hvor meget forældrene reagerer med kontrol og overbeskyttelse (se figur 1).
Som i alle andre situationer, hvor børn kommer til lægen, skal lægen sikre sig, at barnets sundhed og udvikling ikke er truet, og vurdere, om der skal ske underretning til kommunen. Samtidig er det vigtigt som læge at være opmærksom på, om forældrene har en overdreven bekymring for barnets symptomer, da det kan medføre et uhensigtsmæssig pres for at få foretaget yderligere undersøgelser af barnet. Her er det vigtigt som læge ikke bare at forsøge at berolige forældrene, men også at beskytte barnet mod unødvendige og potentielt farlige medicinske undersøgelser. Differentialdiagnostikken til Münchhausen by Proxy, hvor forældrene med vilje opfinder eller påfører barnet skader og sygdom, kan være svær. Denne sygdom er sjælden, men det er her særligt vigtigt for lægen at beskytte barnet.
Inddragelse af familie og netværk i udredning og behandling
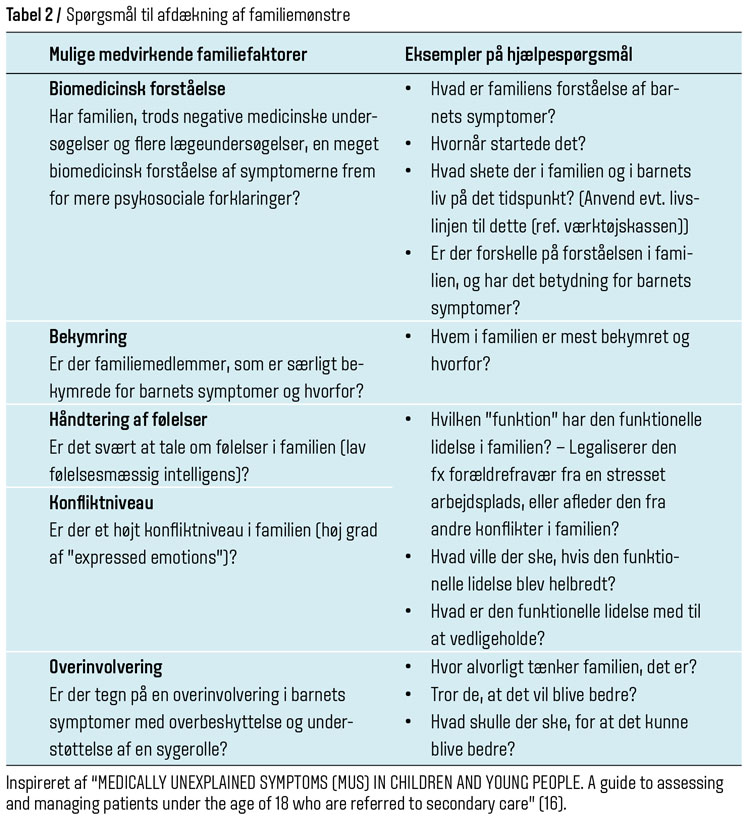
Som det følger af ovenstående, har familien og netværket omkring barnet/den unge stor betydning for forløbet af den funktionelle lidelse. Det er derfor vigtigt at inddrage forældrene i både udredning og behandling. Særligt hos yngre børn kan forældrene hjælpe med at sætte ord på det, barnet oplever, og give nyttig information til lægen, som barnet enten ikke husker eller finder uvæsentligt. Forældrene kan hjælpe med at overføre det, man taler med barnet om i konsultationen, til dagligdagen, fx vejledning om øget fysisk aktivitet og bedre søvnrytme. Omvendt kan forældres egne vanskeligheder, en uhensigtsmæssig håndtering af barnets symptomer og en belastet forælder-barn-relation bidrage til at vedligeholde barnets problemer. I sådanne tilfælde kan det være vigtigere at have fokus på at hjælpe forældrene til at se, hvordan de bedst støtter og hjælper deres barn, frem for at de uforvarende kommer til at vedligeholde eller forstærke den funktionelle lidelse. Hjælpespørgsmål til at afdække sådanne uhensigtsmæssige familiemønstre omkring den funktionelle lidelse er vist i tabel 2.
Når den funktionelle lidelse også begynder at påvirke barnets dagligdag i andre miljøer, fx i form af skolevægring, er det af afgørende betydning at inddrage skolen i barnets gradvise tilbagevenden til undervisning. Inddragelse sker ofte ved netværksmøder, hvor relevante samarbejdspartnere mødes, gør status og søger en fælles forståelse af den funktionelle lidelse, aftaler fremtidige mål for behandling og fordeler roller og opgaver. Deltagere kan være forældre, barnet/den unge selv, praktiserende læge, familierådgiver, sagsbehandler, PPR, skolelærer, SFO m.fl.

Figur 2 / Stepped care model på børn og unge området


Stepped care-model for udredning og behandling af børn og unge
På børne- og ungeområdet har man ud fra Sundhedsstyrelsens anbefalinger og den nyeste specialeplan defineret en stepped care-model med udspecificering af, hvem der har ansvaret for at hjælpe barnet og familien afhængigt af sværhedsgraden af den funktionelle lidelse (figur 2). Lette grader af funktionel lidelse udredes og behandles i primærsektoren, herunder i almen praksis og ved privatpraktiserende børnelæger. Henvisning til privatpraktiserende børnelæge kan med fordel ske, når der er behov for yderligere somatisk vurdering og uddybende psykoedukation hos børn med tilbagevendende fysiske symptomer med let grad af funktionspåvirkning. De moderate til sværere grader af funktionel lidelse (med længere symptomvarighed og højere grad af funktionspåvirkning) henvises typisk til hospitalsregi, hvor der er mulighed for en tværfaglig vurdering og indsats, herunder observationsindlæggelse. Til forskel fra organiseringen for voksne patienter, så er regions- og højt specialiserede funktioner for svær funktionel lidelse hos børn og unge (
Uanset sværhedsgraden af den funktionelle lidelse er det vigtigt at inddrage samarbejdspartnere, så barnet kan få den rette hjælp også via netværket (se ovenfor).
Afslutning
Funktionel lidelse er hyppigt forekommende hos børn og unge og har ofte store konsekvenser i det enkelte barns og families liv. Derfor er det vigtigt at kende til de særlige udviklingsmæssige karakteristika og de familiemæssige faktorer, der kan spille ind i udviklingen og vedligeholdelsen af den funktionelle lidelse i denne aldersgruppe.
Litteratur:
- Garralda ME, Rask CU. Somatoform and related disorders. In: Thapar A, Pine DS, Leckman JF, Scott S, Snowling MJ, Taylor EA, editors. Rutter’s Child and Adolescent Psychiatry. 6th Edition ed: Wiley-Blackwell; 2015. p. 1038.
- Rask CU, Bonvanie IJ, Garralda ME. Risk and Protective Factors and Course of Functional Somatic Symptoms in Young People. In: Hodes M, Gau S, Petrus De Vries SG, editors. Understanding Uniqueness and Diversity in Child and Adolescent Mental Health 1st ed: Academic Press; 2018. p. 77.
- van Geelen SM, Rydelius PA, Hagquist C. Somatic symptoms and psychological concerns in a general adolescent population: Exploring the relevance of DSM-5 somatic symptom disorder. J Psychosom Res. 2015;79(4):251-8.
- Sundhedsstyrelsen. Kodning af funktionelle lidelser. Sundhedsstyrelsen; 2020.
- Kingma EM, Janssens KA, Venema M, Ormel J, de Jonge P, Rosmalen JG. Adolescents with low intelligence are at risk of functional somatic symptoms: the TRAILS study. J Adolesc Health. 2011;49(6):621-6.
- Holmberg K, Hjern A. Health complaints in children with attention-deficit/hyperactivity disorder. Acta Paediatr. 2006;95(6):664-70.
- McWilliams A, Reilly C, Gupta J, Hadji-Michael M, Srinivasan R, Heyman I. Autism spectrum disorder in children and young people with non-epileptic seizures. Seizure. 2019;73:51-5.
- Kashikar-Zuck S, Cunningham N, Sil S, Bromberg MH, Lynch-Jordan AM, Strotman D, et al. Long-term outcomes of adolescents with juvenile-onset fibromyalgia in early adulthood. Pediatrics. 2014;133(3):e592-600.
- Calvano C, Warschburger P. Quality of life among parents seeking treatment for their child’s functional abdominal pain. (1573-2649 (Electronic)).
- Saunders NR, Gandhi S, Chen S, Vigod S, Fung K, De Souza C, et al. Health Care Use and Costs of Children, Adolescents, and Young Adults With Somatic Symptom and Related Disorders. JAMA Network Open. 2020;3(7):e2011295-e.
- Schulte IE, Petermann F. Familial risk factors for the development of somatoform symptoms and disorders in children and adolescents: a systematic review. Child Psychiatry Hum Dev. 2011;42(5):569-83.
- van Gils A, Janssens KA, Rosmalen JG. Family disruption increases functional somatic symptoms in late adolescence: the TRAILS study. Health Psychol. 2014;33(11):1354-61.
- Edwards TM, Wiersma M, Cisneros A, Huth A. Children and adolescents with medically unexplained symptoms: A systematic review of the literature. American Journal of Family Therapy. 2019;47(3):183-97.
- Kangas M, Kallesoe KH, Rask CU. Functional Somatic Syndromes (FSS) in Children and Adolescents. Zeitschrift für Psychologie. 2020; 228(2):81-92.
- Marshall T, Jones DP, Ramchandani PG, Stein A, Bass C. Intergenerational transmission of health beliefs in somatoform disorders: exploratory study. Br J Psychiatry. 2007;191:449-50.
- MEDICALLY UNEXPLAINED SYMPTOMS (MUS) IN CHILDREN AND YOUNG PEOPLE A guide to assessing and managing patients under the age of 18 who are referred to secondary care. In: PMHA RCoPRatPMHA, editor. 2018.

Biografi
Karen H. Kallesøe, speciallæge i børne- og ungdomspsykiatri, afdelingslæge og seniorforsker v. Børne- og Ungdomspsykiatrisk Afdeling, Aarhus Universitetshospital. Er bestyrelsesmedlem i Dansk Selskab for Funktionelle Lidelser (www.dasefu.dk). Charlotte Ulrikka Rask, speciallæge i børne- og ungdomspsykiatri, overlæge og klinisk professor v. Børne- og Ungdomspsykiatrisk Afdeling, Aarhus Universitetshospital. Medlem af EURONET-SOMA, et europæisk initiativ til at styrke forskning i funktionelle lidelser (https://www.euronet-soma.eu/).





