Funktionel lidelse - en diagnostisk udfordring
Det er en vanskelig, men vigtig opgave at få stillet diagnosen funktionel lidelse. Her præsenteres to illustrative forløb med relevant henvisning til teori.
Af: Marianne Rosendal og Klaus Hansen
En funktionel lidelse er en sygdom, hvor man er belastet af fysiske gener i en grad, der gør det svært at fungere i dagligdagen. Symptomerne kan ikke forklares ved en anden veldefineret somatisk eller psykiatrisk sygdom, men de er i sig selv blevet til sygdom. Man kan forstå funktionel lidelse som en tilstand, hvor hjernen og kroppen er overbelastet, og samspillet ikke længere fungerer normalt. Hvis du vil vide mere om den kliniske definition og diagnosen, henvises til den første artikel i serien: Funktionel lidelse – en ny diagnose, udgivet af Månedsskriftet i april 2021.
Du kan også finde information til patienter og fagfolk om funktionel lidelse på www.funktionellelidelser.dk og på www.dasefu.dk. I denne artikel træder vi et skridt tilbage og ser på patienter, der blot henvender sig med symptomer. De henvender sig måske gentagne gange, fordi deres symptomer ikke går væk af sig selv, men det er endnu uklart, hvorfor symptomerne er til stede. Når du ser en patient tidligt i et sygdomsforløb, er det som at køre bil i bjergene en tåget morgen. Det er svært at se, hvad der sker om 100 m, om der kommer et sving, og hvad retning det tager. Det er en god idé at holde alle sanser åbne – og at sænke farten!
For at illustrere disse forløb åbner vi nu døren til lægens konsultation og møder to forskellige patienter, hvor vi endnu ikke ved, hvad deres symptomer skyldes.
Anne, 25 år
Anne henvender sig med smerter fra underlivet. Hun fortæller, at hun fornemmer, at huden på skamlæberne er som ”råt kød”. Det svier og brænder, og det har været sådan i 3 uger. Hun har ikke haft noget lignende før, men hun fortæller, at hun i samme periode har følt sig træt, plaget af triste tanker og har det svært ved social kontakt. Hun har haft menstruation for 2 uger siden, har fast kæreste, og de bruger kondom som prævention.
Objektivt findes normal GU. Det ”rå kød” på skamlæberne ser faktisk normalt ud. Der er muligvis lidt svamp, men ikke nok til at forklare den udtalte brænden og svien, synes du. Hun giver klart udtryk for ubehag, når du berører skamlæberne. Du poder for klamydia og gonorré, og hun afleverer også en urinprøve til urinstiks og U-HCG. Du forklarer, at den gynækologiske undersøgelse egentlig er normal, og nu skal I jo vente på prøvesvarene. Samtidig påtaler du, at hendes reaktion på berøring var kraftigere, end du ville forvente.
Hvilke diagnoser overvejer du nu?

Foto 1 / Når du ser en patient tidligt i et sygdomsforløb, er det som at køre bil i bjergene en tåget morgen. Det er svært at se, hvad der sker om 100 m, om der kommer et sving, og hvad retning det tager. Det er en god idé at holde alle sanser åbne – og at sænke farten! Foto: Colourbox.
Claus, 49 år
Claus henvender sig med smerter i hænder og knæ. Han har arbejdet som elektriker i 27 år. Der har tidligere været enkelte kortvarige sygemeldinger pga. smerter fra bevægeapparatet. ”Har jeg gigt?”, spørger han. ”For det havde min mor nemlig”. Undervejs fortæller han også, at det er lidt svært derhjemme for tiden. Hans to teenagebørn er ”ustyrlige”, og konen er frustreret. I aftaler, at der skal tages blodprøver, og du bestiller røntgenbilleder af hænder og knæ – og så skal I ses igen.
Hvilke diagnoser overvejer du nu?
Teori
Oplevelsen af symptomer kan have meget forskellig sværhedsgrad og beskrives derfor som et symptomspektrum uden klart definerede skel (figur 1). I den ene ende oplever vi alle fysiologiske reaktioner fx ved nervøsitet før en betydningsfuld præstation. Det er symptomer, som meget hurtigt forsvinder igen, og som er kendte for individet. En stor gruppe oplever symptomer, der kan give anledning til bekymring eller behov for kortvarig behandling, hvorfor de søger hjælp hos bl.a. egen læge. Fra en stor, dansk befolkningsundersøgelse ved vi, at mange danskere oplever et eller flere af følgende symptomer inden for en måned: træthed (50 %), hovedpine (37 %), rygsmerter (32 %), oppustethed (30 %) og mavesmerter (20 %) (1). Det er således almindeligt at mærke signaler fra kroppen, men også almindeligt, at de kommer og går. Problemet opstår, når symptomerne varer ved og i sjældne tilfælde udvikler sig til en svær sygdom i form af en funktionel lidelse.

Når vi første gang møder Anne og Claus, vidner varighed og funktionspåvirkning om, at vi måske er i den ”lette ende” af spektret, og forløbet over tid bliver en vigtig diagnostisk faktor. Vi holder alle muligheder åbne og afventer, hvad der sker i næste konsultation.
2. konsultation med Anne
Anne kommer til svar på prøverne, som alle viser sig at være normale. Dvs. urinstiksen var blank, U-HCG var negativ, og test for klamydia og gonorré ligeledes negativ. Anne fortæller nu, at hun for cirka tre måneder siden har været udsat for ubehagelige seksuelle tilnærmelser på vej hjem fra en bytur. Hun har skammet sig over ”overgrebet”. Hun var nok blevet lidt for fuld, og så ”er man jo et let offer”, som hun forklarer. Hun fortæller også, at hun er begyndt at døje med hovedpine, træthed og lidt koncentrationsbesvær. I øvrigt gik hun i folkeskolen til psykolog, fordi hun havde svært ved at få venner og indimellem blev drillet. Hun kalder det ikke mobning. Smerterne i underlivet er uændrede. Du beslutter dig for at introducere den bio-psyko-sociale sygdomsmodel og forklarer, at dét, hun fejler i sit underliv, kunne hænge sammen med det seksuelle overgreb, hun har været udsat for. I beslutter sammen, at der skal skrives henvisning til psykolog og samtidig ses an i forhold til underlivssmerterne.
Men Anne kommer igen. Der går en uge, og så står hendes navn igen på dit program. Nu går den ikke længere med det svien og brænden: ”Du må gøre noget”. Igen er GU’en påfaldende normal, og reaktionen på berøring uændret voldsom. Der er ikke egentlig vaginisme. Hun presser på for at få en vurdering hos gynækolog, og du skriver en henvisning. Det lykkes hende efterfølgende at få en afbudstid hos gynækolog, så allerede en uge efter står hun igen på programmet. Gynækologen havde sagt, at ”hun fejlede ikke noget med det underliv”.
Anne har imidlertid selv googlet sig frem til, at hun har symptomer på infektion med ureaplasma urealyticum. Du spørger til hendes opfattelse og tanker omkring den bio-psyko-sociale sygdomsmodel, og hun er ikke afvisende. Hun har bare en klar fornemmelse af, at der er noget ”andet” galt også. Du poder.
Hvilke diagnoser overvejer du nu?
2. konsultation med Claus
3 uger senere er der kommet svar på undersøgelserne, og der er ingen abnorme fund. I mellemtiden har Claus fået mere ondt. Han beskriver også en vis form for morgenstivhed i leddene og synes, at leddene hæver lidt op indimellem. I aftaler, at Claus skal vurderes hos en reumatolog. Hans funktionsevne er tiltagende påvirket, og måske er han truet i sit erhverv.
Hvilke diagnoser overvejer du nu?
Teori
Det tager tid at stille en diagnose, og i den tid er det vigtigt at holde alle døre åbne, eller sagt på en anden måde: at kunne ride på flere heste samtidig! Der kan være biologiske, psykologiske, sociale og eksistentielle forhold, der spiller ind − og ofte er årsager en kompleks blanding af disse faktorer. Når det gælder symptomer, er der tre spor, det er vigtigt for os som læger at tænke i og udrede parallelt og ligeværdigt:
- Somatisk sygdom
- Funktionel lidelse
- Psykisk lidelse

Foto 2 / Når det gælder symptomer, er der tre spor, det er vigtigt for os som læger at tænke i og udrede parallelt og ligeværdigt: somatisk sygdom, funktionel lidelse og psykisk lidelse. Foto: Colourbox.
Dels kan symptomer være tegn på en alvorlig lidelse i et af sporene, dels kan der være flere sygdomme i spil på én gang. Vi skal huske, at diagnoser blot er ”kasser” skabt af os, og at sygdomsbilleder ikke altid passer præcist heri. Ikke desto mindre er det vigtigt, at vi kender kasserne og kan relatere symptomerne til de mønstre, vores diagnostiske kriterier beskriver. Nogle gange er der et tydeligt mønster, hvor vi måske vurderer, at der er en høj sandsynlighed for, at symptomerne kan skyldes en funktionel lidelse (se artikel fra april 2021, side 274-284). Mønsteret er her, at patienten har mange og vage symptomer fra forskellige steder i kroppen. Billedligt talt er det som et motiv, kameraet har svært ved at stille skarpt på. Derfor kan vi vælge at give dette spor mere plads, mens de øvrige spor udredes i et omfang, der er tilstrækkeligt til at udelukke vigtige og relevante differentialdiagnoser. Andre gange er der ikke så tydeligt et mønster; tågen på vejen er tykkere, og vi må i højere grad forfølge alle tre spor ligeværdigt.
Ud over at vi sikrer den diagnostiske udredning, vil det også være givende at dele vores tanker med patienten. Patienten har ofte henvendt sig til praksis pga. bekymring for sygdom, men langt de fleste har mange forskellige tanker om årsager til deres symptomer (2), og det letter kommunikationen hele vejen igennem, når lægen er åben og transparent i forhold til sine overvejelser.
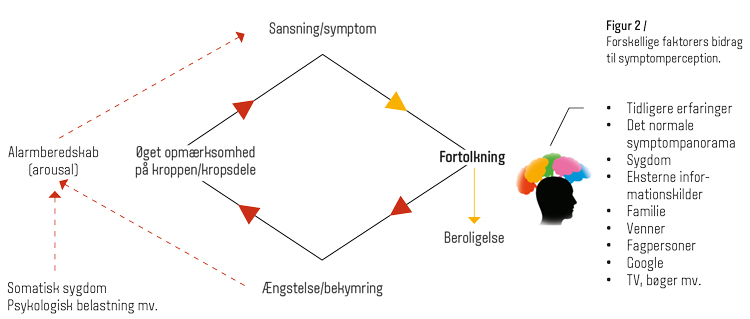
Det gør en stor forskel, hvis vi i dialogen med patienten også kan inddrage patientens egen forståelse af symptomerne og forventninger til, hvad de bringer med sig. Et yderst vigtigt omdrejningspunkt er patientens egne fortolkninger af symptomerne (figur 2). Når vi oplever noget i kroppen, er vores fortolkning afgørende for, om vi føler os trygge ved det og beroliges, eller vi bliver bekymrede og dermed starter en kaskade af utryghed, tilbagevendende tjek af kroppen og angstbetinget arousal, som igen skaber flere symptomer. I værste fald kan der måske opstå en alvorlig ubalance i vores centralnervesystem som beskrevet i artiklen om funktionel lidelse i juni 2021, side 420-28.
Der er mange faktorer, der spiller ind på vores symptomoplevelser. Som beskrevet i artiklen i juni vil tidligere erfaringer påvirke nervesystemets håndtering af signaler allerede på et ubevidst plan. Det kan både dreje sig om tidligere erfaringer med ”ubetydelige” signaler (det normale symptompanorama) og med symptomer i relation til sygdom som fx influenza. Det handler primært om tidligere erfaringer i egen krop, men også symptomer og sygdomsforløb hos ens nærmeste kan bidrage til de indarbejdede erfaringer. Fortolkningen af symptomoplevelserne påvirkes ydermere af en række eksterne faktorer som fx information fra internettet, aviser, venner eller fra egen læge. Endelig vil hele forløbet af symptomperceptionen være under ubevidst indflydelse af evt. samtidig fysisk eller psykisk sygdom samt af arv og opvækst (risikofaktorer, maj og juni side 354-61 og 420-28). Det er værd at være opmærksom på, at patienterne vil have en forskellig bekymringstærskel, så nogle har en meget letvakt bekymringstendens, mens andre savner denne og måske har for lidt egenomsorg.
Fra studier af piskesmældsskader ved vi også, at det har stor betydning, hvad patienter forventer af fremtiden. I et af disse studier sammenlignede man ca. 1.000 patienters funktionsniveau efter et halvt år i forhold til deres forventning til helbredelse på skadestidspunktet. Man fandt, efter justering for symptomernes alvorlighedsgrad, at der var en OR på 4,2 mellem positive versus negative forventninger (3). Forventningers betydning kendes også fra placeboforskning, som det er beskrevet i en artikel fra august i denne serie, side 540-47. Samtidig med at vi udreder og/eller følger patienten, har det således også betydning, at vi har fokus på at understøtte positive forventninger til forløbet.
Opfølgning på Anne
Svaret kommer 10 dage efter; der er påvist ureaplasma urealyticum! Da du ikke er bekendt med behandlingen af denne infektion, konfererer du med den lokale mikrobiologiske afdeling, og behandling startes.
Hvilke tanker gør du dig om forløbet?
4 uger senere booker hun selv tid til opfølgning. Svien, brænden og fornemmelse af ”råt kød” er væk, og du stikker en finger i jorden omkring hendes opfattelse af det bio-psyko-sociale samspil. Hun svarer, at hun er glad for forklaringen omkring kroppens produktion af symptomer, fordi det har hjulpet hende med at forstå, at der kan være flere forklaringer i spil.
Opfølgning Claus
En måned senere får du i en e-kons besked fra Claus om, at han har sygemeldt sig. Han har ondt i knæ og hænder og har nu også fået hjertebanken og indimellem åndenød. Han er tiltagende træt og oplever, at det er blevet sværere at koncentrere sig. Han synes også, at han husker dårligere.
Efter to måneder har Claus været til vurdering hos reumatologen. Der blev ikke fundet holdepunkter for ”inflammatorisk led- eller bindevævssygdom”. Claus er stadig sygemeldt, og han beskriver en stresset hverdag med skiftende opgaver, der er svære at færdiggøre, før den næste venter på ham. Han er i tvivl, om han kan blive ved med at holde til jobbet. Du har modtaget en attest om sygedagpengeopfølgning (LÆ285).
Hvilke tanker gør du dig om forløbet?
Differentialdiagnostiske overvejelser i forhold til funktionel lidelse
I sporet somatisk sygdom bør man have en særlig opmærksomhed på sygdomme med multiple og/eller uspecifikke symptomer. Derfor anbefales det at overveje udredning for følgende sygdomme: stofskiftelidelse, dissemineret sclerose, hyperparathyreoidisme, binyrebarkinsufficiens/Addisons sygdom, akut intermitterende porfyri, Parkinsons sygdom, myastenia gravis, AIDS, borreliose, systemisk lupus erythematosus og andre bindevævssygdomme (4). Afhængig af patientens symptombillede kan også andre sygdomme være relevante at tage i betragtning. Mønsteret ved en række somatiske sygdomme adskiller sig typisk fra funktionel lidelse som anført i tabel 1.
Mange psykiatriske lidelser debuterer med fysiske symptomer, hvorfor det også er vigtigt at udrede for disse. Her kan anbefales at bruge screeningsværktøjet Common Mental Disorder Questionnaire (CMDQ), der giver et hurtigt overblik over, om der er tegn på depression, angst, helbredsangst eller alkoholmisbrug.
Specifikt i forhold til helbredsangst adskiller den sig fra funktionel lidelse ved at være en angstlidelse. Den behandles ud fra samme principper som andre angstlidelser, men nogle steder i samme regi som funktionel lidelse, fordi patienten har så meget fokus på kropslige symptomer. Der kan også være overlap mellem angst og funktionel lidelse, især i de tidlige faser, som vi ser i almen praksis. Patienter med helbredsangst er karakteriseret ved at være funktionspåvirket af deres tanker (og ikke symptomerne i sig selv). Symptomerne eller almindelige kropslige signaler giver blot startskuddet til, at tankerne begynder at køre i ring, og patienten bliver fanget i grublerier (ruminationer) og øget opmærksomhed på kroppen. Patienter med helbredsangst kan kun med stort besvær stoppe disse ruminationer.

Afslutning
Vi håber, at denne og de foregående artikler har givet et godt indblik i, hvordan vi aktuelt kan forstå vedvarende symptomer og funktionelle lidelser og dermed give et godt afsæt for en konstruktiv dialog med patienten. De kommende artikler vil tage hul på, hvordan vi som fagprofessionelle kan blive bedre til at imødekomme patienternes behov i forhold til mestring af symptomer og de mange udfordringer, der følger med.
Referencer
- Elnegaard S, Andersen RS, Pedersen AF, Larsen PV, Sondergaard J, Rasmussen S, et al. Self-reported symptoms and healthcare seeking in the general population--exploring “The Symptom Iceberg”. BMC Public Health. 2015;15:685.
- Risor MB. Illness explanations among patients with medically unexplained symptoms: different idioms for different contexts. Health (London). 2009;13(5):505-21.
- Holm LW, Carroll LJ, Cassidy JD, Skillgate E, Ahlbom A. Expectations for recovery important in the prognosis of whiplash injuries. PLoSMed. 2008;5(5):e105.
- Rosendal M, Christensen KS, Agersnap L, Fink P, Nielsen CV. Funktionelle lidelser. Klinisk vejledning for almen praksis. København: DSAM; 2013. 1-72 p.

Biografi
Kontakt / Biografi / Marianne Rosendal er speciallæge i almen medicin og tidligere praktiserende læge i Vejle. Arbejder aktuelt som projektleder og seniorforsker ved Funktionelle lidelser, Aarhus Universitetshospital og Forskningsenheden for Almen Praksis, Aarhus. Hun er desuden forperson for Dansk Selskab for Funktionelle Lidelser (www.dasefu.dk). Klaus Hansen er praktiserende læge i Odense og står for undervisningen i ”Kommunikation og funktionelle lidelser” på Specialeuddannelsen for Almen Medicin i Odense.





