Kvalme hos patienter i palliative forløb
Kvalme er et hyppigt og meget ubehageligt symptom i palliative forløb, som har en betydelig indflydelse på patientens almene velbefindende og humør, og kan i langvarige tilfælde påvirke ernæringstilstanden negativt. Kvalme er således et vigtigt symptom at få håndteret bedst muligt. Serien har tidligere været bragt i 2019 og udgives her i en opdateret version.
Af: Mette Asbjørn Neergaard, Dorte Lange Høst, Anna Weibull og Bodil Abild Jespersen
”Jeg kastede mig omkring og forsøgte en enkelt gang at sætte mig op, men fik straks en frygtelig kvalme, en kvalme, så jeg næsten kastede op. Til min lettelse opdagede jeg, at de igen havde tvunget mig ned at ligge. >>Hold fast i mine hænder<<, sagde Bianca, og jeg følte hendes hænder gribe mine, så små og alt for varme, hede som alt andet, hede som Helvede, tænkte jeg, men jeg var for elendig til at bryde mig om andet end at vende vrangen ud af mig selv i et vandfad, og komme hen et sted, der var køligt.”
Anne Rice, Vampyren Armand, Forlaget Centrum, 2000
Introduktion
En stor del af patienter i palliative forløb har kvalme. Kvalme har indflydelse på patientens livskvalitet og er et vigtigt symptom at forsøge at lindre. Kvalme kan have en kendt udløsende årsag, som man kan søge at behandle, men er ofte af ukendt genese. Omfanget af årsagsudredning skal altid ses i lyset af patientens forventede restlevetid, og ofte skal der kun startes symptomlindring. Hvis patienten er tæt ved livets afslutning og stadig har kvalme, kan der gives kvalmestillende medicin subkutant.
Patientens perspektiv
Kvalme er et symptom, der kan få mange patienter til at miste modet. Kvalme indvirker på humøret, på alment velbefindende, på sociale relationer og selvfølgelig på appetitten. Ved vedvarende kvalme kan det gå ud over ernæringstilstanden. Nogle patienter med vedvarende kraftig kvalme beskriver, at det er værre end smerter. Indimellem tager patienterne slet ikke de ordinerede kvalmestillende tabletter, da de ikke kan holde ud at tage tabletter pga. kvalme.
Den sundhedsprofessionelles perspektiv
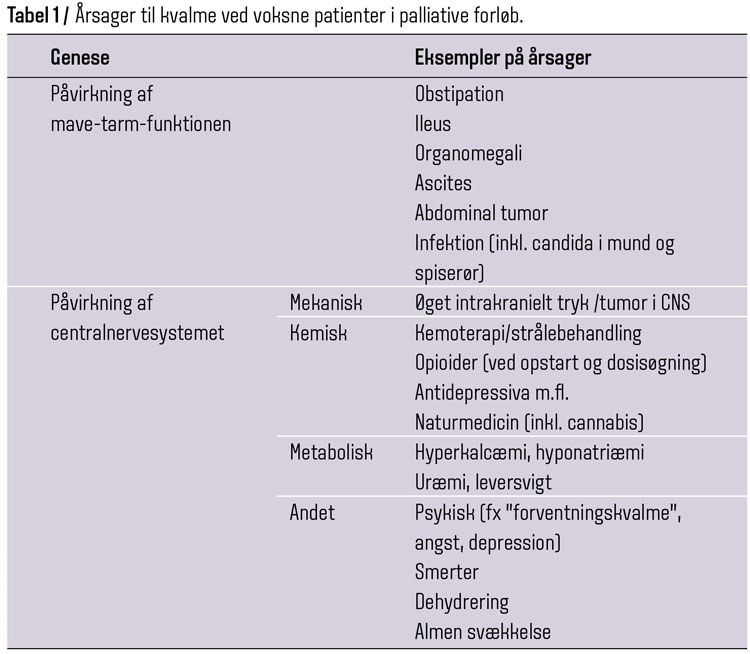
Kvalme er en ubehagelig subjektiv fornemmelse, som er ledsaget af følelsen af at skulle kaste op og ofte også af symptomer fra det autonome nervesystem (bleghed, koldsved, øget spytflåd, takykardi og diarré) (1). Mange patienter i palliative forløb har kvalme. Undersøgelser af kræftpatienter har vist forekomst af kvalme i størrelsesordenen 13-47 % (2-4). Der kan være mange årsager til kvalme, og disse behandles samtidig med symptombehandling (tabel 1). Oftest angivne årsag til kvalme er obstipation (31 %), men i op til næsten halvdelen af tilfældene er kvalmen hos denne patientgruppe dog af ukendt ætiologi (4). Kvalme kan overordnet udløses på to måder: ved påvirkning lokalt i mave-tarm-systemet og ved påvirkning af det centrale kvalmecenter (tabel 1) (1).

Illustration 1 / Tegning: Sanne Wolff
Case
Allerede ved diagnosen fik Lilly at vide, at den non-småcellede lungecancer var dissemineret og uhelbredelig. Der var spredning til knogler og lever. Hun havde åndenød og knoglesmerter og modtog initialt livsforlængende kemoterapi. Under kemoterapien fik hun ondansetron mod kemo-udløst kvalme.
Behandlingen med kemoterapi måtte dog stoppe pga. bivirkninger, og hun blev afsluttet fra onkologisk afdeling. Onkologisk afdeling startede i forløbet depotmorfin for smerter, og Lilly har tålt denne behandling godt.
I de seneste uger har Lilly følt, at tilstanden er gået ned ad bakke. Hun har kvalme, som stort set er til stede hele døgnet. Ondansetron er blevet skiftet ud med metoclopramid pga. tendens til obstipation. Kvalmen er dog tiltagende på trods af fast metoclopramid 10 mg x 3. Appetitten er ikke god, og Lilly synes, at hun kan mærke på tøjet, at hun taber sig. Hun har opkastningsfornemmelse, men kaster ikke op. Hun fortæller, at der er gang i maven på nuværende tidspunkt. Smerter er ikke hendes største problem lige nu.
Overvejelser og strategier
Lilly har brug for hjælp til at lindre sin kvalme. Først må vi vurdere, hvor hun er i sygdomsforløbet. Er hun i absolut terminalstadiet af sygdommen (dage), giver det kun mening at tænke symptomlindring, men har hun længere levetid (flere uger eller måneder), kan det give mening at overveje udløsende årsag og mulig behandling af denne. Ved sidstnævnte situation har vi brug for oplysninger om sygdomsudbredelse, komorbiditet og medicin (inkl. naturpræparater, der også kan give kvalme). Blodprøver (væsketal, ioniseret calcium, levertal, infektionstal) kan være indiceret, hvis vi har tænkt os at intervenere ved skæve blodprøver – ellers ikke (1).
Anamnese vedr. afføringsmønster er vigtig, da emnet ofte er tabubelagt, og Lillys ”Der er gang i maven” kan dække over alt fra afføring én gang om ugen til flere tynde afføringer hver dag. Da obstipation er den hyppigste årsag til kvalme, er øgning af laksantia indiceret ved mindste mistanke om træg afføring/obstipation. Vær opmærksom på, at ondansetron ofte giver træg mave, og det er indiceret at skifte kvalmestillende middel, når patienten ikke længere er i kemoterapeutisk behandling. Opioider kan give kvalme ved opstart og ved dosisøgning, men i Lillys tilfælde har der været en stabil dosis opioid i længere tid, og det vurderes, at det ikke drejer sig om opioidudløst kvalme. Der skal udspørges til cerebrale symptomer, da der er en risiko for hjernemetastaser ved lungecancer. Scanning er dog kun indiceret ved andre cerebrale symptomer end kvalme og en almentilstand, der efterfølgende vil tillade strålebehandling.
Behandling
I forhold til kvalme er der ikke mange evidensbaserede non-farmakologiske muligheder. Rolige omgivelser med frisk luft og uden alt for mange syns- eller lugteindtryk anbefales (1). Nogle patienter har glæde af akupunktur, psykoedukation samt afslappende behandlinger (1).
I Lillys tilfælde var der ikke mistanke om en udløsende, behandlelig årsag, og symptomlindring var derfor eneste intervention (tabel 2). Hun blev vurderet til at kunne have måneder tilbage af livet, da hendes almene tilstand stadig var ret god trods kvalme. Da Lilly allerede havde afprøvet metoclopramid uden den store effekt, blev der skiftet til oralopløsning haloperidol 0,5 mg x 3. Dette blev valgt for at give en anden type kvalmestillende end den ventrikelstimulerende, da haloperidol har en primær effekt på det centrale kvalmecenter (1). Mindste dosis af tablet haloperidol er 1,25 mg (1/4 tablet), hvilket kan forsøges, men der skal være opmærksomhed på bivirkninger.
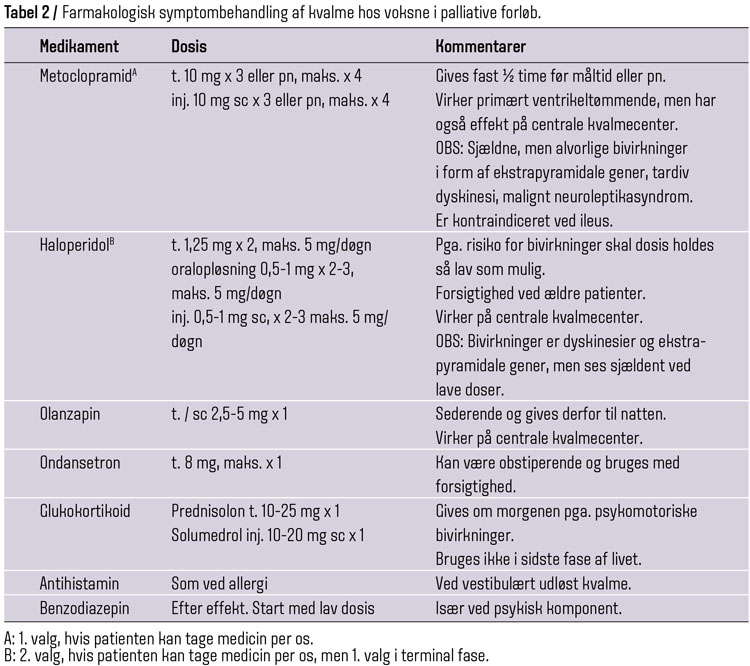
Haloperidol havde nogen effekt på Lillys kvalme, men da hun stadig var træt, manglede appetit og fortsat var lettere forkvalmet, fik hun 25 mg prednisolon om morgenen i en kort periode med god effekt. Da effekten af prednisolon aftog, blev det udtrappet efter 4-5 uger, og da hun blev mere svækket og ikke kunne tage tabletter, fik hun haloperidol i samme dosis subkutant som oralt, indtil hun døde i eget hjem. I den terminale fase, hvor patienten ikke kan tage tabletter, er det vigtigt stadig at lindre kvalme, og det er muligt at give haloperidol, metoclopramid eller olanzapin (i prioriteret rækkefølge) subkutant i samme dosis som peroral behandling. Glukokortikoid kan også gives subkutant (solumedrol), men pga. psykomotoriske bivirkninger i form af uro og delirium er det sjældent indiceret hos uafvendeligt døende patienter.
Interessekonflikter: ingen angivet.
Referencer
- Palliativ medicin – en lærebog. (Kap 22) Red Mette Asbjørn Neergaard og Henrik Larsen. Munksgaard 2015.
- Strömgren AS, Niemann CU, Tange UB et el. Quality of life and symptoms burden in patients with malignant diseases admitted to a comprehensive cancer centre. Support Care Cancer 2014;22:1843-9.
- Kim HJ, McGuire DB, Tulman L, Barsevick AM. Symptom clusters: concept analysis and clinical implications for cancer nursing. Cancer Nurs 2005;28:270-84.
- Harder S, Herrstedt J, Isaksen J, Neergaard MA, Frandsen K, Sigaard J, Mondrup L, Jespersen BA, Groenvold M. The nature of nausea: prevalence, etiology, and treatment in patients with advanced cancer not receiving antineoplastic treatment. Supportive Care in Cancer 2019.

Biografi
Klinisk professor, overlæge Mette Asbjørn Neergaard, overlæge Bodil Abild Jespersen, begge Enhed for Lindrende Behandling, Kræftafdelingen, Aarhus Universitetshospital. Overlæge Dorte Høst, Enhed for Lindrende Behandling, Kræftafdelingen, Regionshospitalet Gødstrup. Speciallæge i almen medicin Anna Weibull.
Forfatter email
Mette Asbjørn Neergaard:
Dorte Lange Høst:
Anna Weibull:
Bodil Abild Jespersen:





