Et symptom - hvad er det?
Den praktiserende læge præsenteres hver eneste dag for nyopståede og langvarige symptomer, men det er nok de færreste, der går og tænker over, hvilke processer der ligger bag. I denne artikel giver forfatteren en indføring i den nyeste forståelse af vejen fra sansning til symptom, foruden et bud på, hvordan vi med vores kommunikation og forklaringer kan være med til både at bedre og forværre patientens symptomer.
Af: Frede Olesen
Hjernen er en fast grå masse lukket inde i mørke i en knogleskal. Trods denne aflukning fra omverdenen bruger vi hjernen til med vores sanseorganer at opfatte hele den brogede verden og til at styre alle organfunktioner. Det er den indelukkede hjerne, der producerer vore sanseindtryk og regulerer vore organer. Men hvad er en sansning egentlig, og hvordan når den fra et sanseorgan til vores bevidsthed og til de aktioner, som afstedkommes af bevidstheden?
Hvad er processen, der leder til et bevidst symptom? Svarene kan strække sig fra, at spørgsmålet er et klinikfjernt emne for sansefysiologer, til på den anden side at overveje, om ikke spørgsmålet er et af de vigtigste i vores fag, fordi almen medicin er specialet i at hjælpe med at tolke symptomer og specialet, som undersøger vejen fra symptom til evt. diagnose, og endelig er det et speciale, som bl.a. har megen fokus på symptomlindring. Kan vi gribe ind i perceptionen – den proces, der skaber et bevidst symptom?
Formålet med artiklen her er derfor at belyse et symptoms natur og hjernens bearbejdning af symptomer og at afslutte med at diskutere, hvordan vi i vores kommunikation og forklaringer som læger kan bedre eller forværre symptomer og i værste fald kan skabe iatrogent udløst sygdom.

Foto 1 / Foto: Colourbox
Hjernen er en fortolker
At forstå mere om sansningens fysiologi er i de sidste 10-15 år blevet yderst almenmedicinsk klinisk relevant, fordi nyere forskning om hjernens tolkning af sanseindtryk dels bør få indflydelse på vores kommunikation med patienten om symptomer, dels åbner for en langt bedre forståelse af fx kroniske smerter, funktionelle lidelser, placeboeffekter, hypnosens virkning og fænomener som sociale epidemier af bestemte syndromer, fx piskesmæld og vaccinebivirkninger eksempelvis efter HPV-vaccine.
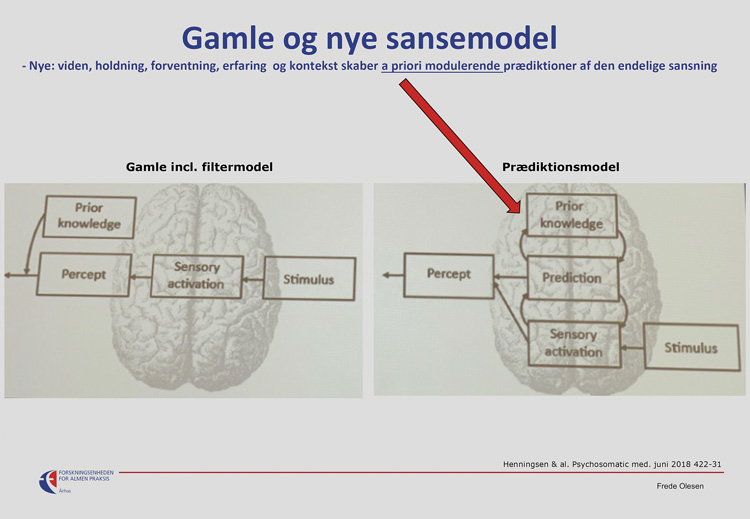
Groft beskrevet kan forståelsen af hjernens bearbejdning af symptomer historisk inddeles i tre faser. I den simpleste form har man anset hjernen som en relæstation, der modtager perifere signaler og sender dem videre 1:1 til sansede begivenheder – fx en smerte. Forklaringen er anvendelig, når vi vil forstå dele af virkningsmekanismen bag den lindrende effekt af perifert virkende analgetika.
Men vi ved alle, at hjernen kan modulere symptomer til det bedre eller værre, og at vi farmakologisk kan gribe ind i denne modulation med centrale analgetika, benzodiazepiner, antidepressiva m.m. Denne forståelse af den modulerende hjerne har været den fremherskende i årtier (Modularity of mind-teorien). Kort sagt siger teorien, at vi modtager signaler, som hjernen sanser og efterfølgende modulerer, og i bedste fald kan vi som læger og patienter også mere eller mindre bevidst påvirke denne modulering ved fx at puste på barnets sår.
Men mange fænomener som kroniske smerter, placebovirkning og diverse funktionelle symptomer lader sig ikke forklare godt ved alene at opfatte hjernen som en modulator.
Derfor opstod omkring år 2000 en ny forståelse af processen bag ethvert symptom, og en lang række forskningsresultater og daglige oplevelser understøtter teorien, hvis navn er ”The Bayesian Brain Hypothesis for perception and prediction”. Desværre har den nye viden endnu ikke opnået bred klinisk udbredelse i det daglige sundhedsvæsen – det er beklageligt, fordi teorien rummer kimen til bedre forståelse og måske også bedre behandling af mange af de symptomer og fænomener, som fylder meget i et moderne sundhedsvæsen. Ifølge den nye forståelse er hjernen en statistisk maskine eller et organ, som hele tiden arbejder i sandsynligheder, når den skal formidle et sanseindtryk til bevidstheden. Hjernen sammenligner hele tiden – og før et symptom bliver bevidst – et eksternt sanseindtryk med det, den erfaringsmæssigt forudser (prædikterer), at sansningen er tegn på (figur 1). En sansning er en sandsynlighedsstyret syntese mellem det aktuelle sanseindtryk fra et sanseorgan (bottom up-delen af sansningen) og det, hjernen tror (prædikterer), at sansningen udtrykker (top down-delen af sansningen). Evolutionsmæssigt har dette sikret vores art, fordi hjernen lynhurtigt – næsten før en begivenhed indtrådte – har kunnet iværksætte handlinger, fx flugt eller afværgereaktioner, i overensstemmelse med en syntese af den sansning, den forudså (prædikterede) og det modtagne signal. Man taler om, at hjernen udfører prædiktiv kodning og tolkning af indkommende signaler. I det omfang en sansning så er forkert i forhold til virkeligheden, taler man om ”prediction error”. Det er en fejltolkning, som vi i løbet af en sanseproces dynamisk prøver at minimere mest muligt ved enten at skærpe sansningen i sanseorganet eller ved at korrigere vores a priori-prædiktioner. Ofte har den umiddelbare hurtige tolkning eller handling dog været afgørende for vores art – også selv om sansningen i forløbet må justeres på grund af umiddelbare prædiktionsunøjagtigheder.
Den nye forståelse fører naturligt til spørgsmålet ”hvordan skabes hjernens a priori- prædiktionsmodeller, og kan vi som læger og som samfund i videste forstand påvirke en persons forudindlejrede ubevidste mening om, hvordan et sansesignal skal tolkes?” Det er det almenmedicinsk spændende spørgsmål, og svaret er et stort ”Ja!”. I både top down- og bottom up-processer kan omgivelser bidrage til en mere korrekt perception af virkeligheden. Men først lidt mere om den nye forståelse af en sansning.
Figur 1 /
Den kontrollerede hallucination
Sansefysiologer taler om, at enhver sansning er en ”kontrolleret hallucination”. Det kontrollerende er styrken af og sikkerheden i det eksterne sanseindtryk, og hallucinationen er den a priori- tolkning, som hjernen lægger ned over et symptom. Hvis sanseindtrykket er stærkt, og hjernen ikke har en lang række prædiktioner om forskellige tolkninger af indtrykket, er patientens beretning om symptomet meget tæt på det, alle andre ville opfatte ved det givne signal. Kontroldelen har overvægt i ”den kontrollerede hallucination”, når vi fx ser et godstog komme kørende imod os. Har vi omvendt en sansning, der i sin ydre stimulus er svag og tvetydig, kræves der mere tolkning af hjernen for at forstå signalet, og den tolkning baseres på hjernens indlejrede erfaringer. Hjernen søger at forudse og forstå (prædiktere), hvad signalet kan opfattes som, og hallucinationsdelen dominerer i syntesen i ”den kontrollerede hallucination”. Man kan også sige, at en sansning er et møde mellem to sandsynlighedskurver med hver sin af situationen bestemte bredde – fordelingen af, hvad det eksterne indtryk kunne være, og fordelingen af, hvilke muligheder for tolkning hjernen tillægger et indkommende signal. Hele denne problemstilling med de to sandsynlighedskurvers interaktion frem mod et endeligt sanset signal kan også anskues matematisk efter såkaldt Bayesiansk statistik. Redegørelse for dette ligger uden for denne gennemgang, men forklarer teoriens lidt sære navn.
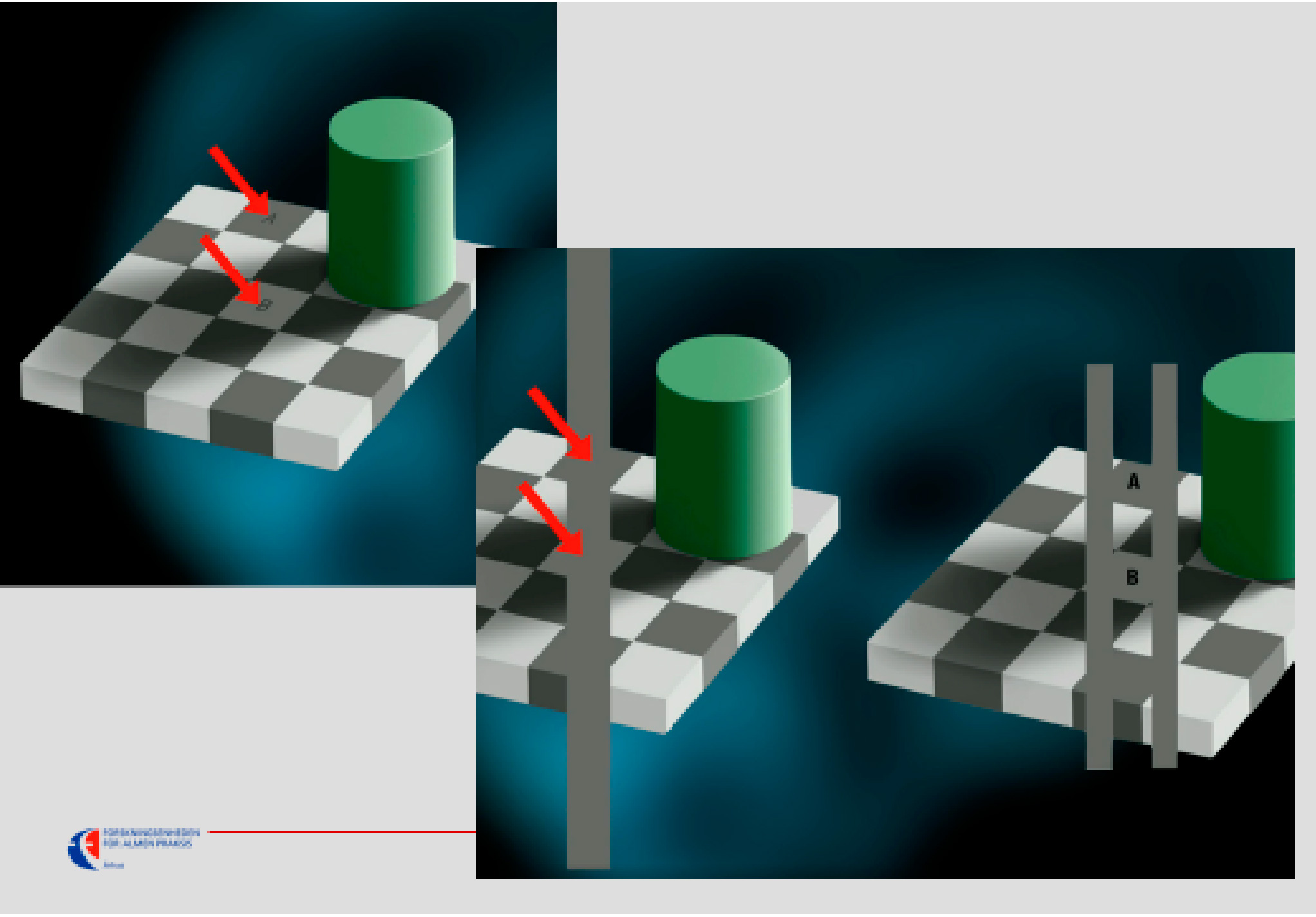
Lad os se et praktisk eksempel i boksen. Det eksterne sanseindtryk er nøjagtig ens i de to scener, men hjernens tolkning – dens endelige perception dvs. dens ”kontrollerede hallucination” – var yderst forskellig, og det er også vigtigt at erkende, at de afledte fysiske, objektivt synlige og målelige kropsfølger og handlinger var yderst forskellige. Der er med andre ord altid to mulige veje til både følelser og kropslige symptomer: Følelser kan skabe kropslige signaler, og kropslige signaler fra eksterne stimuli kan skabe følelser.
I figur 2 og 3 er der flere eksempler på, hvordan hjernens tolkning af noget eksternt kan være yderst forskellig, og emnet har tidligere været berørt i Månedsskriftet, se fx https://www.maanedsskriftet.dk/temasaertryk/funktionel-lidelse-artikler/13054/
Også vores sansning af indholdet i en begivenhed, fx en gruppe menneskers adfærd og opførsel, kan være yderst selektiv og dermed forskellig mellem patient og læge. Et sjovt eksempel på denne ”selective attention” kan ses i en to minutter lang YouTube-film, hvor deltagere afledes til helt at overse en meget væsentlig detalje (https://www.youtube.com/watch?v=vJG698U2Mvo)

En forståelse af de vanskelige symptomer
Forskellen mellem modulationsteorien og teorien om den kontrollerede hallucination ses som anført i figur 1. Det helt principielle er, at en patients prædiktionsmodeller og beredskab er en del af selve sansningen, det endelige sanseindtryk og de endelige kropsfornemmelser. De oplevede symptomer er, for den, der sanser dem, fuldstændigt reelle. Er prædiktionsberedskabet for en given forståelse eller tolkning af et symptom tilstrækkeligt fastlåst, vil enhver anfægtelse af symptomets objektive/eksterne sandhed – fx lægens forslag om at modulere en opfattelse – blive opfattet næsten fornærmende, således som man i værste fald kan opleve i kommunikationen med en patient med funktionelle symptomer. Det er også noget, de fleste selv kender i situationer, hvor vi i svær grad har fejltolket et sanseindtryk, fx det sagte ord. Vi kan efterfølgende blive dybt overraskede – ja, næsten vrede på os selv – over, at vi fejltolkede en oplevelse. Men det er jo nøjagtig den situation, patienten med funktionelle symptomer er i, når lægen anfægter et symptoms værdi og tolkning (”prøverne viser, at du ikke fejler noget”, men patienten føler ”med sikkerhed”, at noget er galt). Tilsvarende skal det huskes, at når en patient i placebogruppen i et forsøg oplever svære bivirkninger, er det en helt reel og for patienten objektiv oplevelse – evt. medførende bestemte handlinger fx at patienten vælger at droppe ud af et forsøg. Der kan komme belastninger i læge-patient-forholdet, hvis lægen behandler situationen taktløst. Gennem årene har vi også set mange eksempler på sociale epidemier – altså at meninger smitter, og at de smittede får oplevelser og fysiske symptomer i overensstemmelse med det forventede – det prædikterede, og prædiktionen var skabt af smitte med andres meninger. Prædiktioner skabes af kontekst, erfaringer, af oplysninger og af frygt og forventninger, som typisk er formidlet lang tid før de begivenheder, som skabte de aktuelle sanseindtryk.

Figur 2 / Ser man en heks eller en ung kvinde; ser man en mand og en kvinde eller en mand med fuldskæg og ser man en vase eller 2 personer
Figur 3 / På første billede tolkes det midterste felt som værende hvidt, men det er i virkeligheden gråt
Den beskrevne sansemodel giver således gode tvangfri forklaringer på meget af det, vi som klinikere oplever. Ubalance i smerteperceptionens top down- og bottom up-del er formentlig også en stor del af forklaringen på kroniske smerter og fx fantomsmerter.
Ligesom det er vigtigt, at patientens oplevelse uanset dens type for ham eller hende er 100 % reel, er det også væsentligt at understrege, at et symptom – uanset, hvordan hjernen har skabt det – ofte følges af lige så reelle fysiske forandringer, herunder forandringer i muskelspændinger og forandringer, der medieres via det endokrine system eller det autonome nervesystem og immunsystemet. Tænk fx på hjertebanken, koldsved og adrenalinniveau i eksemplet i boksen. Derfor kan man ofte måle fysiske følger af symptomer, uanset om ”den kontrollerede hallucination” er skabt på den ene eller den anden måde med den ene eller anden balance mellem top down- og bottom up-del af sansningen. At man kan måle noget, siger derfor ikke med sikkerhed, at en lidelse ikke er funktionel, eller at den med sikkerhed skyldes en klassisk apparatfejl eller organsygdom.
Den kliniske medicinske relevans
Mange vil efter læsning af ovennævnte umiddelbart se den kliniske relevans af at forstå denne teori om symptomer, og mange vil forstå vigtigheden af tidligt i et forløb at søge at påvirke de a priori-skabte prædiktioner om en given tolkning af et symptom, en følelse eller en forventning om en effekt eller bivirkning af et indgreb. Tænk fx på undersøgelser, der viser, at nogle patienter fik covidvaccinebivirkninger, som helt flugtede med de bivirkninger, som de frygtede, og bivirkninger blev også set i placebogruppen. Alle oplevede senfølger af sygdom eller vaccine er reelle, men er nogle af dem skabt af prædiktioner og ikke af de biologiske følger af vaccine eller sygdom? Er det i virkeligheden et af tidens allervigtigste forskningsspørgsmål? Spørgsmålet er ikke, om symptomerne opleves reelle af patienten – ej heller om vi som læger skal opfatte dem som reelle. Har vi i disse år en symptomepidemi, som for en stor dels vedkommende er skabt af uhensigtsmæssige prædiktioner, og er vi tilstrækkeligt opmærksomme på, hvilke forventninger og prædiktioner vi professionelle formidler til befolkningen?
Lad mig derfor til slut komme med mere personlige overvejelser, som jeg ikke vil påkalde mig klinisk enighed om. Er der grund til at spørge, om vi som klinikere skal være langt mere opmærksomme på, hvilke prædiktioner patienter har om et givet symptom? Skal vi være mere varsomme med, hvilke prædiktioner vi med vores oplysning og vores råd skaber? Skal vi rådgive alle, der fx oplever et mindre nakketraume, ens? Vi ved, at mange får (fik?) whiplash-lignende symptomer, men vi har undret os over, at hyppigheden varierede voldsomt mellem lande over tid. Hvem får posttraumatiske symptomer? Hvad er symptomernes patogenese? Er der ofte – for ofte – iatrogene faktorer med i skabelsen af dårlige forløb? I hvert fald er det fx tankevækkende, at vi efterhånden fik evidens for, at (et bekymringsskabende?) råd om at bruge halskrave i efterforløbet efter nakketraumer gjorde forløbet værre for de fleste. Laver vi samme fejl i dag med andre posttraumatiske forløb?
Er der nogen af de patienter, der får svære og reelle symptomer i et efterforløb, hvor symptomerne delvist kan forklares som en følge af mange lægers utallige ”pas på-råd” og ”skåneformaninger”? Bidrager lægen uden at vide det til at accentuere nogle ”katastrofetanker” i patientens prædiktioner på en sådan måde, at der opstår et funktionelt præget, symptomtungt efterforløb – et efterforløb, som af patient og omgivelser inklusive sundhedsvæsnet opleves reelt og alvorligt og med et langt sygdomsforløb? Tænk fx igen på historien om halskraven og alle de ledsagende skåneformaninger ved et nakketraume, og tænk på, hvilke skåneråd vi giver ved andre mindre traumer.
Skal andre patienter med en modsat og lidt bagatelliserende og ”fandenivoldsk” tilgang til symptomer rådgives og formanes anderledes end den angste patient for at undgå andre følgeskader og overbelastninger?
Jeg har altid undret mig over det hurtige skadeforløb hos de fleste idrætsudøvere. Andre gange har jeg bemærket, at nogle skadeforløb blev påfaldende alvorlige trods minimale traumer. Jeg har tit overvejet, om jeg fandt forklaringer i patientens a priori-syn på symptomer og symptombehandling og ikke mindst i omgivelsernes syn på dette. Som kliniker undrede jeg mig også over, at jeg ikke sjældent kunne forudse, hvem der fik korte, og hvem der fik lange forløb – og jeg blev i min kliniske karriere mere og mere overbevist om, at patienter ikke simulerede, men oplevede symptomerne som helt reelle. Prædiktionsmodellen giver en tvangfri forklaring på det observerede.
Afslutning
Lad mig derfor forsigtigt – og måske kontroversielt – spørge, om vi af og til eller måske hyppigt gør mere skade end gavn med alle vore ”pas på-formaninger” og ”skåneråd”. Personligt hælder jeg mod at mene, at vi i sundhedsvæsnet, fx på skadestuer, alt for ofte inducerer iatrogent betingede symptomforværringer og lange forløb. Der er næppe nogen sort-hvid sandhed om de spørgsmål, jeg rejser, men der er måske grund til at stoppe op og tænke i lyset af den nyere forståelse af symptomer, og der er grund til kritisk at forske i værdien – eller måske skadevirkningerne – af nogle af vores råd.
Er der mere optimistisk udtrykt grund til at huske, at hvis lægen opnår en god læge-patient-relation, har han et åbent vindue til aktivt at omforme og justere patienters a priori- prædiktionsmodeller, og dermed hvordan de oplever deres fremtidige ”kontrollerede hallucinationer”. Her er den gode praktiserende læge måske af meget stor betydning, og her har vi måske noget af forklaringen på, at patienter med lang kontinuitet og et godt læge-patient-forhold klarer sig særlig godt. Måske er det endog sådan, at den gode erfarne practicus spontant har forstået og ubevidst brugt The Bayesian Brain Hypothesis i sin klinik, lang tid før teorien blev formuleret og forskningsmæssigt underbygget, og før vi gjorde os klart, at en sansning er en kontrolleret hallucination.
Interessekonflikter ingen angivet
Litteratur
Der er en righoldig litteratur om emnet, men to lettilgængelige, gode bøger af kendte neuroforskere kan anbefales. Dernæst kan det omtalte YouTube-foredrag stærkt anbefales. Bøgerne kan bl.a. købes hos Saxo.
Bøger
Seven and a half lesson about the brain. Barret, Lisa Feldman. Harper Collins Publishers New York &Boston 2021.
Being You – a new science of consciousness. Seth A. Faber&Faber Ltd, London 2021.
Artikel
Placebos in chronic pain: evidence, theory, ethics, and use in clinical practice. Kaptchuk TJ, Hemond CC, Miller FG. BMJ 2020; 370 doi: https://doi.org/10.1136/bmj.m1668 (Published 20 July 2020).
YouTube-foredrag:
https://www.ted.com/talks/anil_seth_your_brain_hallucinates_your_conscious_reality

Biografi
Forfatter er tidligere praktiserende læge.





